日本の医療保険制度
日本国民では20歳を過ぎると保険料を納めて、何らかの保険に加入しなくてはなりません。全ての国民は医療保険に加入しており、学生、現役世代、退職者、高齢者など例外はありません。このように国民全員が保険に加入する制度を皆保険制度といいます。
皆保険制度では加入者は収入に応じて保険料を納めます。保険料を納める先を保険者といいますが、サラリーマンなどの健康保険であれば、協会けんぽや組合健保がそれにあたり、自営業などの国民健康保険であれば、市町村国保や国保組合がそれに該当します。
わたしたちは疾病や傷病時に医療機関を受診し、医療サービス(療養給付)を受けて一部負担金を支払います。このような当たり前とも思えるサービスを受けるためには、医療保険が適用される必要があります。
そのためには厚生労働大臣が指定する医療機関や薬局、いわゆる保険医療機関や保険薬局で保険医または保険薬剤師によって、規定された技術や医薬品を使って療養給付が行われなければなりません。
保険が適用される診療を保険診療といい、適用にならない部分を保険外診療だとか自由診療といいますが、日本の医療保険制度で保険診療と自由診療を組み合わせる混合診療は原則として禁止されています。
一部に自由診療を含む場合にはその診療全体が保険診療と認められず、すべて自費扱いとなってしまい、患者の負担が大きくなってしまいます。
混合診療はなぜ認められないのか?
保険診療と混合診療との併用の是非を巡っては様々な議論がされていますが、私見を含め今回調べてみたことをまとめてみたいと思います。
混合診療を認めてしまった場合、①患者の負担が不当に拡大するおそれがある、②科学的根拠のない特殊な医療の実施を助長することが想定されます。
①について、本来は保険診療により一定の自己負担額において必要な医療が提供されるにもかかわらず、患者に対して保険外で適応される医療技術や医薬品が一般化され、結果的に患者の負担が増大するおそれがあります。
保険外で実施される医療技術や医薬品であっても、将来的に保険適用となっていけば、患者の恩恵として得ることができます。
しかし、保険外でのみ取扱われる部分が出てくる可能性があります。保険外の医療に備えるため、民間の医療保険に加入するため、民間の保険会社は儲かりますが、わたしたちの負担は増大すると考えられます。さらにこの傾向が続いていくと保険診療枠と混合診療枠が存在することになり、実質的に皆保険制度が崩壊することにもなりかねません。
また、民間医療が高額で加入できない人も出てきます。保険外の部分で治療できる人とできない人ができるので、医療の不均衡を生んでしまうことも想定されます。「医は仁術」ということからすると、お金を出せばより良い医療を受けられるという状況は、私にとってはかなり違和感があります。
②については、安全性や有効性等が確認されていない医薬品のむやみに使用すると、重大な健康被害が全国的に拡大する恐れがあります。
安全性や有効性の確保のためには、厳格なルールが必要です。
使いたい薬があるのに、使用することができないのは治験や臨床試験などの結果から承認が得られていないのが原因にあります。
未承認の医薬品を使用する方法として、保険外で使用する方法よりも医薬品が承認するまでの手続きを簡略化するなどして承認スピードを上げる方が解決法としては適しているのではないかと考えます。
一般に日本は諸外国と比較して、承認されるまで長い期間が必要と言われますが、見方を変えれば日本は安全性と有効性を重視しているとも考えることができます。
先進医療とは?
もし自分ががんになったとして、保険で認められている治療法や治療薬では効果が無かった場合、あなたはどうしますか?現状の治療法に可能性を見出せなくなった場合、多くの人は開発されつつある新しい治療法や治療薬という選択肢をもつのではないでしょうか?
先に述べたように日本の医療保険制度では、混合診療は禁止されており、新しい治療法を行うと全額自己負担となってしまいます。その結果、本来医療サービスによって恩恵を受けるはずなのに、治療を受けることで患者の負担を増大させ、治療法の選択肢を減らすことになってしまいます。
そこで、保険適用となる部分と保険適用外の部分の併用を認める保険外併用療養費制度が設けられました。この制度では通常の治療と共通する部分については、保険外併用療養費として健康保険から給付され、一部負担金を支払い、残りの額は患者が自己負担する仕組みです。
ただし、どの治療や治療薬でも適応されるという訳ではなく、厚生労働大臣が定める選定療養と評価療養について認められることになっています。
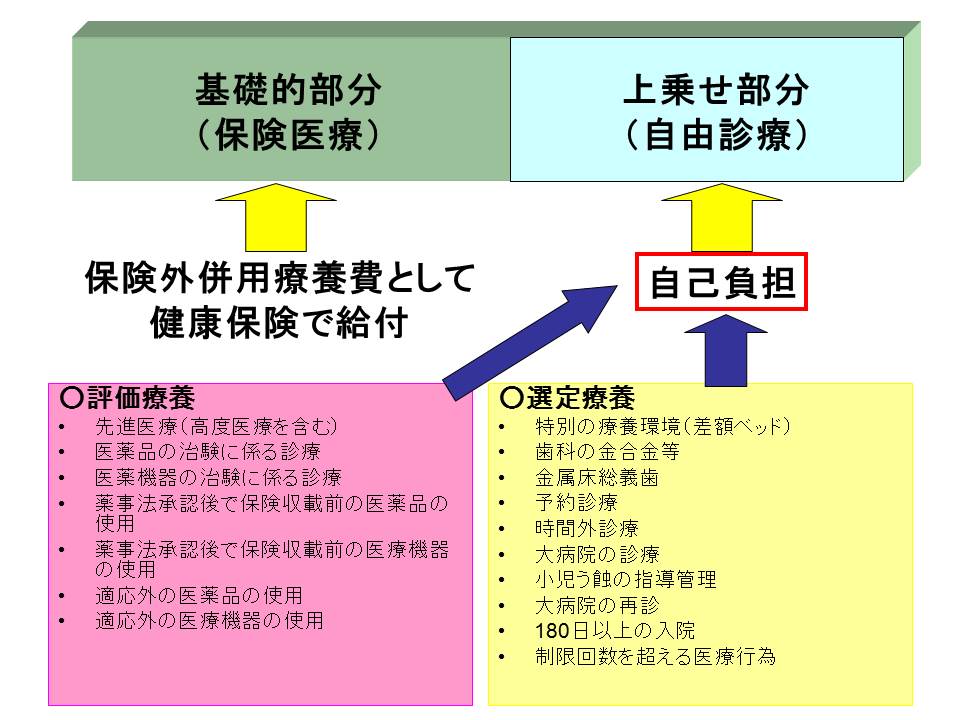
選定療養とは、時間外診療や差額ベッド代、一部の歯科診療などの患者が選択することで生じる付加価値的な療養をいいます。保険導入を前提としないものがこれに当たります。
選定療養
特別の療養環境(高度医療を含む)、歯科の金合金等、金属床総義歯、予約診療、時間外診療、大病院の初診、小児う蝕の指導管理、大病院の再診、180日以上の入院、制限回数を超える医療行為
一方、評価療養とは、現段階では保険の対象とは認められていませんが、保険導入のための評価が行われ、将来的に保険の対象となる可能性がある療養をいいます。先進医療は評価療養に含まれます。
先進医療とは、最新鋭の医療技術というよりも、評価段階にある医療技術という意味合いで解釈するべき医療と考えられます。評価段階ですので、有効性や安全性が認められれば、保険適用となりますが、不適格と評価されれば、先進医療から削除されてしまいます。
評価療養
先進医療(高度医療を含む)、医薬品の治験に係る診療、医薬機器の治験に係る診療、薬事法承認後で保険収載前の医薬品の使用、薬事法承認後で保険収載前の医療機器の使用、適応外の医薬品の使用、適応外の医療機器の使用
先進医療は、国民の選択肢の拡大、利便性の向上、患者負担増大の防止をために、保険診療と併用が認められています。しかし、未だ保険診療の対象に至らない先進的な医療技術について、安全性と有効性を確保するためには一定の施設基準が必要です。
そのため、先進医療は技術ごとにその実施のための一定の施設基準が設定されており、それに該当する医療機関が届け出ることで保険診療との併用ができるようになります。どこの医療機関であっても先進医療が受けられるという訳ではありません。